DÍA DE LAS ENFERMEDADES RARAS
MAR, la enfermedad rara de los niños que nacen sin ano y que sigue siendo tabú
Uno de cada 5.000 bebés tiene malformación anorrectal o la enfermedad de Hirschsprung, pero siguen siendo invisibles para las administraciones
"Es muy duro, condiciona mucho la vida", cuenta Conchi, la madre de Carmen, que "sigue manchando a diario" y acude al fisio para mejorar su continencia
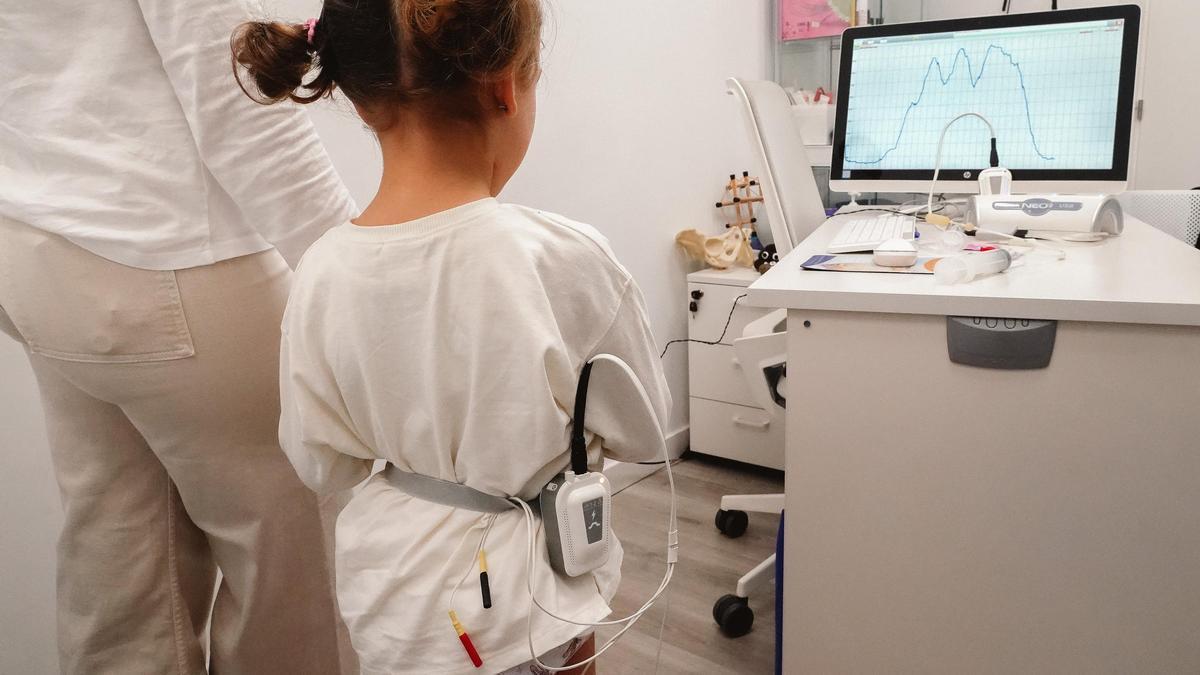
Carmen, de cinco años, junto a su madre en una de las sesiones de fisioterapia para rehabiltar el suelo pélvico. / / ÁLEX ZEA
Roberto Bécares
“Mira, José”. Los ojos de Conchi brillan mientras cruza la mirada con la de su marido al ver que Carmen está dibujando unas montañas tan afiladas como las de una etapa reina del Tour de Francia. “Ahora, aguanta”, le dice Elena Molina, su fisioterapeuta, a Carmen, que una vez más se concentra y vuelve a perfilar una elevada montaña en la pantalla del ordenador. Carmen tiene casi seis años y unos preciosos ojos color miel que cierra un poquito al esforzarse cuando pinta las montañas. Porque ella no las pinta con un lápiz de colores, sino con un aparato que va conectado a sus esfínteres. Si la línea que dibuja va hacia arriba significa que está haciendo fuerza desperezando sus reflejos anales.
Lo que para la inmensa mayoría de niños es normal, contener la caca, para Carmen no lo es. Porque Carmen nació sin ano, lo que es conocido como malformación anorrectal (MAR). Una enfermedad rara que tiene una prevalencia de un caso entre 5.000 nacimientos. Una patología casi invisible hasta hace poco y que puede presentar una gran variedad de grados, dependiendo de la ubicación y la gravedad del problema. Es tan rara que en nuestro país existen pocos especialistas en patología colorrectal pediátrica y por eso los padres de Carmen acuden a Madrid a una consulta privada con la cirujana María Zornoza, una de las mayores expertas del mundo, que viene desde México cada cierto tiempo.
Por eso cada vez que Carmen perfila en el ordenador una cuesta, un pequeño avance en su autocontrol, es una pequeña victoria. Una etapa más de un largo y duro camino que arrancó en 2018, cuando al nacer en el Hospital Quirón de Málaga les dijeron a sus padres que tenían que hacerle pruebas.
Una fístula
“Carmen tenía un agujerito, muy pequeño; yo no me fijé bien, para mí era un ano normal”, recuerda Conchi antes de que el cirujano confirmara que era un falso ano, “sin esfínteres ni nada. Era una fístula muy pegada a la vagina, denominada Malformación Anorrectal con fístula perineal”. Las pruebas descartaron al menos que la vejiga estuviera conectada con el recto, lo que se conoce como “las cloacas” y que ocurre con cierta frecuencia en este tipo de casos.
Luego llegaron las visitas al cardiólogo, al neurólogo, a los cirujanos, y a revisiones constantes durante un año en el que sus padres tenían que hacerle irrigaciones con suero por la fístula con una sonda para que hiciera sus necesidades porque, aunque le entrasen ganas, ella no podía por sí misma. Eran noches de no dormir. De tener la duda de si lo hacían bien del todo. Al año Carmen se sometió a la necesaria anorrectoplastia sagital posterior, que según el grado de la patología se puede efectuar en tres operaciones o en una como fue el caso de Carmen, reconstruyéndole la zona.
Carmen, que ahora es una más en el colegio, que juega, salta, ríe, casi no supera aquella primera meta volante de su recorrido. “Tuvo muchos problemas de hemorragia, se puso muy malita, entró en la UCI. La transfundieron plaquetas, plasma, sangre... porque no coagulada. Se le abrió la herida y tuvieron que operarla otra vez”, relata Conchi con entereza, con el aplomo que da el tiempo. Lo habitual era que hubiera estado ingresada diez días, pero estuvo un mes. “Entró con nueve kilos y salió con 7,5”.

Conchi prepara los enemas para Carmen, que le aplica de forma diaria. / / ÁLEX ZEA
Tras la operación, Conchi tuvo que seguir sondándola “igual que al principio”, mientras seguían viéndola cirujanos distintos, “hasta 13”, que andaban un poco a ciegas: en la mayoría de casos pensaban que tras la operación todo se encauzaba. Pero no es así. Esta es una carrera de largo recorrido, “una enfermedad de por vida”.
Continencia
“La ausencia de ano va acompañada también de una falta de formación completa del esfínter. Por eso los niños tienen problema de continencia, porque nacen con un suelo pélvico muy pobre”, explica Alejandra Vilanova, cirujana pediátrica especialista en cirugía colorectal en el Hospital de La Paz, uno de los pocos hospitales que cuentan con una subespecialización concreta en esta materia.
Con el empuje de Conchi y otros padres de Málaga han conseguido avances en su provincia. “Ahora en el Hospital de Málaga hay un equipo, con María Díaz Diñeiro al frente, que se ha especializado en el tema colorectal”, aprecia Conchi, que con José y la propia niña fue aprendiendo a acostumbrarse a la nueva rutina: usar dilatadores para dar forma al ano creado y aplicar enemas para conseguir que hiciera caca. No fue sencillo. Para nadie. “Nos ha costado muchos lloros, caca por todos los sitios...”. Pero había que lograrlo porque esa combinación de suero, glicerina y champú es imprescindible para ayudarle a expulsar del recto los deshechos orgánicos.
Conchi, que se acogió a la CUME -prestación por cuidado de menores afectados por cáncer u otra enfermedad grave-, le decía a la pequeña que eran “experimentos” para que lo viera como un juego. Pero para Carmen no había ‘tutía’. “Mamá, me duele”. Y venga a llorar. Así, días, meses, años. Durante la pandemia, con José en el trabajo, Conchi llamaba a su suegro para que le echara una mano. Hasta su hijo, un año mayor que su hermana, se revolvía contra ella: “¡Estás haciendo daño a Carmen!”.
“Tú ahora la ves así, tranquila, pero...”, explica Conchi en el salón de su casa, en una urbanización en las afueras de Málaga, donde todos saben la enfermedad que tiene la niña por si algún día mancha, en la piscina, por ejemplo. Porque aunque su madre la sienta en el váter con una puntualidad británica, para que evacúe cada 24 horas, puede ocurrir. Y ocurre: “Mancha casi todos los días”. De ahí que la alimentación la tenga hipercontrolada, y algunos alimentos, como los arándanos, prohibidos, porque le hacen evacuar al instante.
Enemas
Ahora la pequeña se ha quedado sola en el baño, donde suele estar media hora hasta que hace efecto el enema, jugando con los lollypop, haciendo pulseritas, esperando a hacer sus necesidades, que para estos niños son más necesarias que para nadie. Hoy, como no ha ido al cole, que venían los “periodistas” a ver su sesión de fisio, sus padres le han dejado un rato de tablet. Como excepción. Y ahí esta ella al llegar a casa tumbada en el baño, con los codos apoyados en el suelo y un cojín en la zona sacra, viendo un vídeo de esos de niñas que hacen cosas chulas que tanto lo petan en ‘youtube’, mientras su madre le pone el enema con el Peristeen para ayudar a vaciar su colón, “que no es el mejor del mundo”, aprecia Conchi, “porque es muy largo e hipermotil”. De tanto repetir, el “experimento” es ya una rutina adquirida.

Conchi, con Carmen, en un área de juegos infantiles de Málaga. / / ÁLEX ZEA
A Carmen, como a muchos niños que tienen MAR, se le cruzan más piedras en su camino a la meta [muchos niños tienen añadidas otras patologías]. A ella no le sienta bien mucha de la medicación habitual en estos casos, como muchos laxantes, por ejemplo, y, además, tiene espina bífida oculta, que “también afecta a la continencia”. Pero ella avanza, pasito a pasito. “Desde que viene a rehabilitación se ha notado una evolución muy grande”.
Fue hace un año cuando descubrió a Elena Molina, fisioterapeuta experta en reeducación del suelo pélvico en la Clínica Xalus y Pélvicamente y subdirectora en el Máster de Fisioterapia en Disfunciones del Suelo Pélvico. Es una de las fisioterapeutas que más sabe del tema en España. A su máster vienen alumnos de todo el mundo.
Y ahí está Elena pidiendo a Carmen un nuevo esfuerzo, que aguante la fuerza con el culete para que salga otra montaña: “Aprieta fuerte, mantén arriba”.
“Intentamos adaptar la situación diferente que tiene en cuanto al sistema rectoesfinteriano a la capacidad de desarrollar su continencia y evacuación normal”, cuenta Elena. “El hecho de tener cirugía hace que su sensibilidad esté alterada y no detecte cuando las heces llegan al recto; y no es capaz de cerrar lo suficiente porque no tiene el sistema esfinteriano completo al punto de conseguir la continencia completa”.
Ejercicios
Elena hace ejercicios con Carmen con un aparato llamado biofeedback para trabajar la parte muscular, y que “mejore su sensibilidad”. El aparato, a través de electrodos adhesivos, recoge “la actividad mioeléctrica del sistema esfinteriano que regula su contracción o relajación”. También se puede usar la electroestimulación, reeducando al sistema nervioso para que controle esas funciones y “sea lo más ágil posible, que el cerebro le dé la información suficiente para contener y evacuar, algo que normalmente se da de forma automática”. Para mejorar la sensibilidad la fisioterapeuta también trabaja con una sonda de balón que coloca en el recto y con la que trata de simular el llenado para que ella “reconozca las sensaciones" de presión o movimiento en el recto "y vaya al baño”.
El mejor de los escenarios sería que la pequeña viniera una vez por semana, pero al no ser un servicio público y tener coste la fisioterapeuta intenta que los padres aprendan técnicas que luego repliquen en casa, “enseñándoles a contraer y relajar”. “No te bajes, no te bajes, mantén”, le pide una vez más a la pequeña, a la que también hace recoger lápices de colores o correr en el sitio para comprobar “qué actividad refleja hay en los esfínteres, cómo responde al impacto”. “Llevarlo al juego es parte de la terapia”, cuenta Elena.

Detalle del biofeedback, el aparato que utiliza la fisioterapeuta para trabajar la rehabilitación del suelo pélvico de Carmen. / / ÁLEX ZEA
“Es que ella no suele sentir los gases, ni los líquidos”, explica la madre, que añade que Carmen se puede tirar horas sin saber que se ha hecho sus necesidades encima, porque su sistema olfativo parece haber normalizado ese olor, lo que le ha provocado muchas veces irritaciones endiabladas. “Es que hay veces que ella ya no siente ni el dolor de la zona irritada. Los enemas al menos te garantizan que la mantenemos limpia durante 24 horas”, relata. Por eso, da igual donde estén, incluso de vacaciones, a una hora determinada -”las rutinas les vienen muy bien”- toca parar para el “experimento” de Carmen. Por eso no se queda a las extraescolares del colegio [si va a karate, pero tras el enema] . “Es duro, te condiciona mucho tu vida”.
A punto de cumplir los seis años, la pequeña ya empieza a hacerse preguntas que a Conchi le congelan el alma. “¿Me voy a curar, mamá?”. “Ella por ahora se adapta a todo lo que decimos, la complicación vendrá con la edad, ahí vendrá la negación”, relata Conchi, que busca la complicidad de Mónica, otra madre de Málaga que tiene una hija de 11 años con la enfermedad. De compartir esta odisea se han hecho amigas. Mónica acaba de llegar a casa. “Hasta hace poco no hemos visto la luz; siempre hemos estado con enemas y lavados. A día de hoy hay días que no mancha”, cuenta con relativa satisfacción Mónica, que tiene grabada a fuego una de las mayores crisis cuando su hija era más pequeña y tuvo una hernia interna. Se le formó un nudo en las tripas y estuvo expulsando “la caca por la boca”, lo que obligó a que la ingresaran para extraerle un trozo de intestino.
Dilataciones
Mónica recuerda también lo “fundamentales” que fueron las dilataciones tras la reconstrucción anal, introduciendo un palo metálico para darle forma al esfinter creado para conseguir el calibre adecuado a su edad. Ahora están en otra fase de la lucha. Su hija no entiende por qué le tiene que pasar a ella y no quiere contarlo a los demás: “Todo el mundo va a decir que me hago cada encima, mamá”. “Ha llegado a decir ‘preferiría no haber nacido’...y te sientes fatal”, cuenta angustiada Mónica, que estuvo viviendo hacia dentro este infierno hasta hace cuatro años, que se atrevió a hablar abiertamente de la enfermedad, principalmente con otras familias en su misma situación, a través de la Asociación.

Conchi, con Carmen, en una de las sesiones de fisioterapia. / / ÁLEX ZEA
Lo llevaba oculto, como muchísimas familias en nuestro país. “Es muy estigmatizante, cuando a tu hijo le operan del corazón, lo dices, pero si le han operado del ano, la gente se va callando”, explica la cirujana especialista de La Paz. “Sigue siendo un tema tabú, en general las personas con enfermedades colorrectales lo hablan poco”, corrobora Miriam Sánchez, presidenta de la Asociación Española de Malformaciones Anorrectales y enfermedad de Hirschsprung (AEMAREH). Esta última es una enfermedad que afecta directamente al colon, que al no tener determinadas neuronas no se mueve con normalidad y también, en algunos casos, requiere varias operaciones, entre ella colostomía o ileostomía, habitual en los afectados por MAR.
En la actualidad son sólo 76 familias socias en AEMAREH, aunque saben que afectadas hay muchísimas más. En la asociación han tejido una red de sororidad, de ayudar a los progenitores, principalmente las madres, que llegan de nuevas, para ayudarles a emprender este largo caminar. De alguna forma hacen de madrinas, y de psicólogas, mientras siguen viviendo la propia casuística de sus hijos, esperando que el tiempo vaya mejorando su situación, porque cada niño enfermo es un mundo y tiene su propia particularidad.
“Llevamos meses con todos los días enemas y no hay otra alternativa hasta que se opere o que con el crecimimiento o la medicación haya mejora, aunque es verdad que con la fisio hemos conseguido que haya veces que se de cuenta de que viene la caca. A veces ha llegado limpia, eso era antes inviable”, se muestra esperanzada Conchi, que junto con Miriam y el resto de madres llevan tiempo pidiendo que haya más especialistas para un adecuado seguimiento.
Sin financiación
“Es que no hay nada financiado”, razona Miriam, que explica que como la Asociación es pequeña no les alcanza para solicitar ayudas, o pagar con las cuotas un trabajador social que les facilite acceder a ellas. “Estamos optando a subvenciones este año por primera vez, sin conocimientos; no estamos preparados”. También les falta el tiempo para movilizarse, ya que atender a sus hijos ocupa mucha parte de su día. Aun así no paran de moverse. Han colaborado con un proyecto que realizaron unas funcionarias del EOI-INAP, siendo la asociación la encargada de realizar un ‘mailing’ a más de 28.000 colegios de toda España para que los profesores, orientadores y todo el personal docente tomen conciencia de las patologías y se sensibilicen del alumnado afectado por las mismas. Por otro lado han elaborando un proyecto para que la Fundación Inocente, Inocente ponga el ojo en ellos como posibles candidatos para recaudar fondos con el fin de cubrir productos caros como medicamentos, pañales, sprays, las sondas, los polvos, …que actualmente no están financiados por la Seguridad Social. Y es que sólo el gasto de los productos esenciales son cerca de 600 euros anuales, que de ser cubierto, las familias podrían reinvertirlo en otro tipo de terapias como la rehabilitación del suelo pélvico, o terapias psicológicas.

Conchi aplica los enemas a Carmen a diario, tras lo que la pequeña se queda media hora en la taza del váter hasta que hace sus necesidades. / / ÁLEX ZEA
“Hacemos lo que podemos, pero si la administración nos echara una mano lo agradeceríamos mucho”, cuenta Miriam, que pide también que estos niños, que en su mayoría tienen una discapacidad, puedan cubrir plazas de Necesidades Educativas Especiales (NEE), para que tengan una adaptación curricular concreta , ya que “tienen más ausencias en el colegio para ir a revisiones, operaciones o a consultas y algunos toman medicación” que les puede afectar a su capacidad de aprender al mismo ritmo que los demás. Necesitan clases de apoyo, exámenes adaptados. La catalogación de NEE también ayudaría a facilitar la figura del enfermero o técnico en el colegio para atender a los pequeños afectados y que se habilitase un aseo propio cerca del aula del niño enfermo para salvaguardar su “intimidad”.
Manchar en el 'cole'
No todos los niños tienen la suerte de Carmen, que en su colegio, el CEIP Pintor Félix Rebello de Toro, en Málaga, tiene una monitora, una PTIS, que está pendiente de ella y otros alumnos con necesidades especiales. “Carmen tiene en clase una bandeja con mudas y toallitas con jabón. La PTIS suele venir a las horas del desayuno y después del patio, y va con ella a hacer pipi. Si está manchadita le cambia, pero no suele estar”, revela María Luisa, su profesora, que es totalmente flexible con las entradas y salidas a horas no normales de la clase.
Otra de las demandas más acuciantes de la Asociación es que la medicina se fije más en ellos. “Necesitamos más especialistas pediátricos colorrectales, porque hay pocos en toda España y además médicos de transición que les acompañen hacia la edad adulta. Los niños necesitan un seguimiento correcto durante toda la vida, que en los hospitales se les trate de forma multidisciplinar y tengan una rehabilitación intestinal completa. Para eso sería importante que hubiera centros, servicios y unidades de referencia (CSUR) en el Sistema Nacional de Salud en varias partes del país”, aprecia la presidenta.
“Es que ahora mismo, dependiendo de donde nazcas, no tienes las mismas oportunidades”, prosigue Miriam, algo que confirma la doctora Vilanova, que recibe pacientes de toda España, ya que sólo hay especialistas en algunos hospitales de Madrid, Barcelona, Málaga y Sevilla. Eso se debe a que la subespecialización de la cirugía pediátrica se ha implementado en los últimos años. Antes todos hacían de todo.
El gasto de la enfermedad
“El problema fundamental es que el Sistema Nacional de Salud funciona como 17 diferentes”, arguye la especialista Vilanova refiriéndose a que para que un niño sea derivado desde otra comunidad autónoma a un centro con especialistas para una revisión, una prueba o una operación tiene que tener firmado la “canalización” del paciente, algo que conlleva que la comunidad de origen asuma los gastos, una circunstancia a la que muchas consejerías de Sanidad ponen pegas: “Los padres quieren ir al sitio donde más experiencia tengan, pero está habiendo muchos problemas con eso porque las comunidades no quieren derivar pacientes... porque si vienen sin canalización los gastos los paga el paciente”.

Elena Molina, fisioterapeuta de Carmen, prepara la aplicación informática para empezar con el 'biofeedback'. / / ÁLEX ZEA
Al final, el que “paga el pato es el niño y su familia” y ese situación, según la médica, se agrava en los pacientes con malformaciones relativamente complejas, ya que están casi obligados a ir a Madrid y Barcelona, a hospitales grandes donde han podido generar una subespecialización. Los padres tienen que ausentarse del trabajo, pagar los trenes, el hotel... un dispendio añadido al gasto que supone ya de por sí la propia enfermedad.
Pero dentro de un escenario a veces tan triste, tan desesperanzador, hay un hilo de luz al fondo del túnel. De su experiencia, la doctora Vilanova destaca que los pacientes “mejoran con la edad” porque “son más conscientes” y van desarrollando herramientas, pero para que eso ocurra tienen que “tener un seguimiento adecuado” y, a poder ser, realicen “rehabilitación de suelo pélvico”, algo que se hace con niños “en muy pocos sitios”.
Para Vilanova, tiene que haber más médicos con esta especialización, y que se siga hablando y comunicando las características de esta malformación, ya que ella se llega a encontrar casos de pacientes que siguen llevando pañal con nueve o diez años. “La gente asumía que tenía que ser así, cuando en verdad el paciente, a partir de cinco o seis años, no debe llevarlo. Tiene que estar limpio y seco. Eso al menos está cambiando. En 2024 no lo podemos permitir. Hay un montón de tratamientos y dispositivos para que los niños evacúen de forma artificial y que no estén manchando”, concluye la doctora, que suma su esfuerzo a ese grupo de padres y madres coraje y sus hijos que tratan a diario con esta enfermedad tan tabú hasta ahora y que piden a la Seguridad Social que financie los productos que tienen que usar de forma crónica.
- Estados Unidos, India o Reino Unido: el mundo reacciona al movimiento 'Canarias tiene un límite
- Buenas noticias para los autónomos: recibirán una ayuda de 3.000 euros si cumplen con estos requisitos
- Un día 'normal' en el Tranvía de Tenerife: "Tú no sabes quien soy yo, machango
- Tirón de oreja a los concejales de Santa Cruz por su "comportamiento": el alcalde se ve obligado a suspender durante unos minutos el pleno
- El food truck de Dabiz Muñoz sale del depósito municipal de Santa Cruz: el chef paga la multa y admite un "despiste
- Cortes de tráfico en Santa Cruz por el rodaje de la serie televisiva ‘The Gold’
- Lo apalea con un cucharón por irse sin pagar los churros en Santa Cruz
- Poco más de mil euros por metro cuadrado: el municipio de Tenerife donde más barato sale comprar una vivienda
